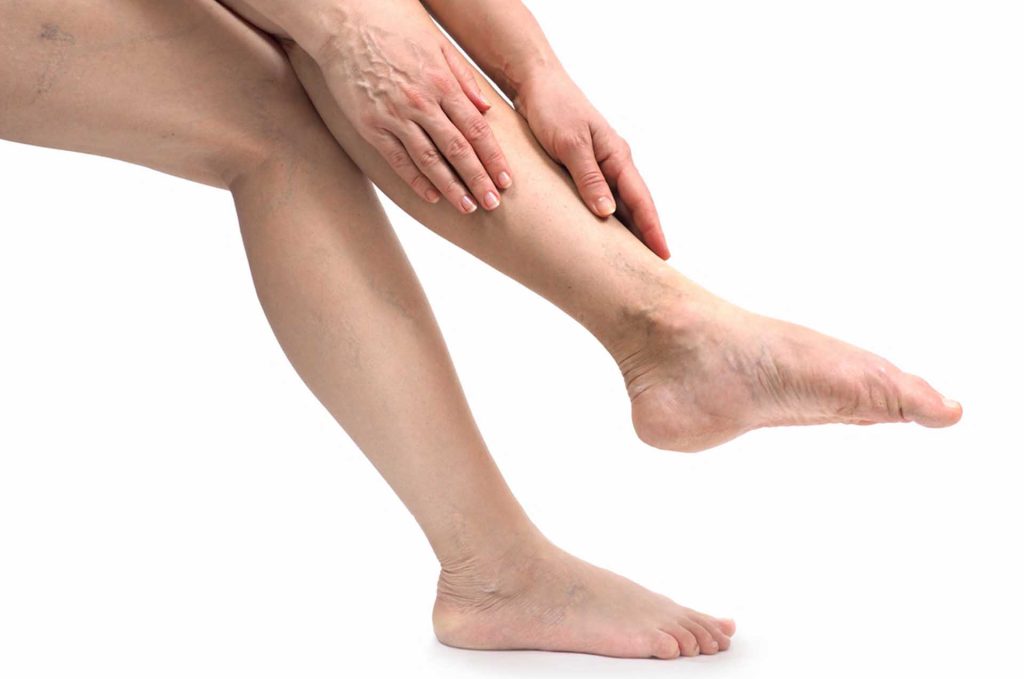
Jambes lourdes : à quoi cela est dû ?
Environ 10 millions de femmes de plus de 30 ans souffriraient de problèmes veineux en France et, chaque jour, près de 700 personnes seraient victimes d'une phlébite. La maladie veineuse concerne un grand nombre d'entre nous, avec "pour chacun des solutions adaptées", disent les médecins. Encore faut-il bénéficier de la meilleure !
L'insuffisance veineuse est le résultat de l'altération des veines et de leurs parois. Elles ont tendance à se distendre, surtout à certains endroits, provoquant des varices. Les causes exactes de cette maladie ne sont pas vraiment connues. Elle relève de différents paramètres. Les femmes (2/3 des patients souffrant de varices) sont plus vulnérables que les hommes. Avec l'âge, le risque augmente.
L'hérédité joue aussi un rôle. Autre cause spécifique : une augmentation de la viscosité sanguine qui entraîne un risque d'obturation d'une veine par un caillot. Le médecin évaluera les facteurs prédisposant à la pathologie veineuse :
- La profession : la station debout et l'absence d'activité physique sont néfastes.
- Un surpoids : il favorise les problèmes veineux.
- Les grossesses : plus leur nombre est important, plus le risque de maladie veineuse augmente. Après une deuxième grossesse, on estime qu'une femme sur deux développera une insuffisance veineuse.
Quels que soient vos problèmes (lourdeurs, varicosités, varices, ulcères de la jambe...), le médecin effectue un bilan clinique complet de votre système veineux. Une partie de cet examen se fait en vous demandant de rester en position debout. S'il ne le fait pas, vous pouvez changer de médecin.
Un examen complet
Des examens complémentaires sont souvent nécessaires. L'écho-doppler couleur est le plus courant pour bien visualiser les veines profondes et superficielles, et celles qui font la liaison entre les deux (les veines perforantes). « Même si vous consultez seulement pour scléroser des varicosités, le médecin devra faire un examen complet de vos veines avant de vous traiter. S'il ne le fait pas, " le traitement risque d'être un échec ", insiste un spécialiste.
L'insuffisance veineuse devant être considérée comme une maladie chronique évolutive, les traitements seront adaptés au "stade d'évolution" auquel vous vous trouvez. Différentes solutions peuvent être proposées (contention élastique, médicaments veinotoniques, sclérose, laser, chirurgie). Le médecin en associera parfois plusieurs et vous donnera des conseils préventifs pour éviter l'aggravation de la maladie.
À savoir :
- Si vous souffrez d'insuffisance veineuse, la nuit, dormez de préférence sur un lit dont les pieds sont légèrement surélevés.
- Faites régulièrement une activité physique peu traumatisante pour les jambes : natation, bicyclette sans effort trop violent ni trop long, gymnastique douce, golf, marche à pied.
- La pilule contraceptive ne provoque pas la survenue de varices.
- Le traitement hormonal substitutif (sur- tout en raison de la progestérone) peut favoriser l'apparition de varicosités et de varices sur des terrains prédisposés.
Découvrez aussi nos recommandations dans mélanome.
À éviter :
- Pilule contraceptive + tabac : une association à risque pour une phlébite.
- Tennis, jogging, volley-ball ou handball sur terrain dur, traumatisant pour les veines.
- La station debout prolongée ou les piétinements sur place. Si, par votre métier, vous ne pouvez faire autrement, trouvez le temps de marcher dans la journée.
- Les chaussures à talons plats.
- S'exposer au soleil entre 11 et 15 heures. Attention aux coups de soleil sur les jambes, au risque de voir apparaître des varicosités.
- Soins thermaux ou de thalassothérapie utilisant des jets d'eau trop chauds ou trop puissants directement dirigés sur les jambes qui peuvent aggraver les problèmes veineux.
- Certains soins esthétiques qui nécessitent localement des températures élevées, comme l'épilation à la cire chaude.
Jambes lourdes : les médicaments ne sont pas forcément efficaces
Nous sommes, en France, les plus gros consommateurs de veinotoniques au monde. Ce qui a conduit, il y a des années, les pouvoirs publics à s'interroger. L'efficacité de ces médicaments a été sévèrement remise en cause par les autorités sanitaires. Il a même été question de les dérembourser. Les débats et négociations entre les médecins, les laboratoires et le ministère de la Santé ont permis au final de mieux définir l'action de ces médicaments qui ont vu leur prix diminuer.
Si les patients ne prenaient plus de veinotoniques, les médecins prescriraient des antalgiques ou des anti-inflammatoires, au risque d'effets secondaires (brûlures digestives...). À côté de ces médicaments, les bas de contention sont particulièrement indiqués, quel que soit le stade de l'insuffisance veineuse.
À savoir :
- Les veinotoniques peuvent faire disparaître les pesanteurs, les douleurs, les fourmillements liés à l'insuffisance veineuse. Il est souvent recommandé d'en prendre pendant trois mois, plus volontiers l'été.
- Ces médicaments réduisent aussi parfois les œdèmes.
- La majorité d'entre eux sont dérivés de plantes. Ils ont très peu d'effet toxique. Beaucoup peuvent d'ailleurs être pris durant la grossesse.
À éviter :
- Prendre des veinotoniques pour espérer voir régresser les varices ou les varicosités.
- Continuer à prendre ces médicaments si, après trois mois, ils n'ont eu aucun effet sur les lourdeurs, douleurs, œdèmes.
Les varicosités : laser ou sclérose ?
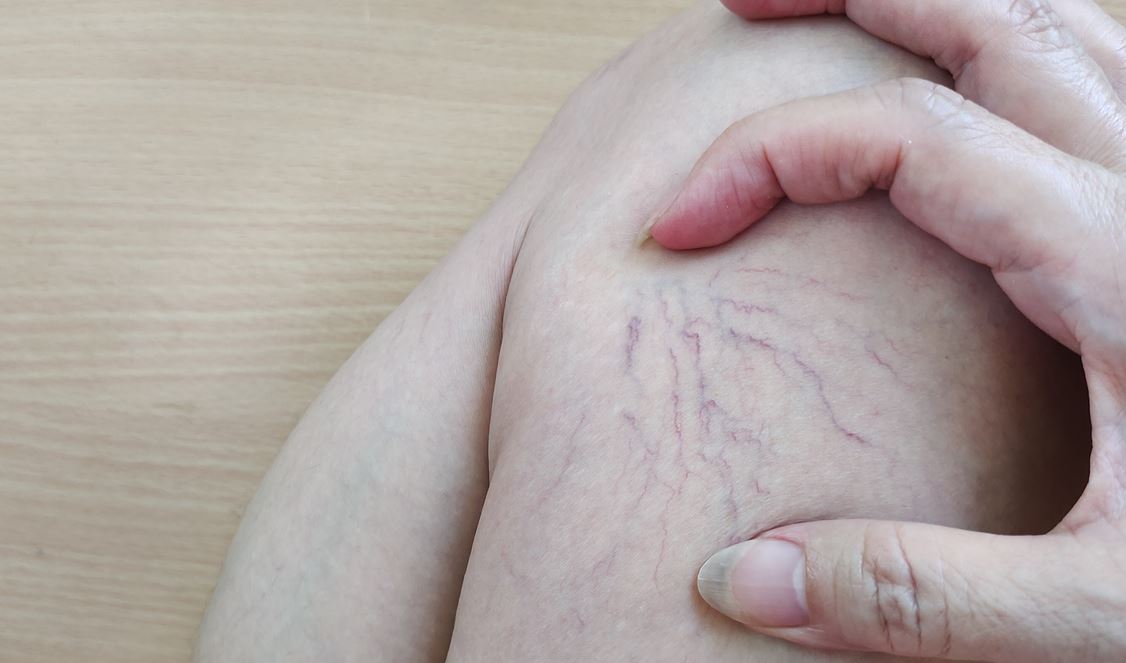
Pour faire disparaître ces petits traits bleus ou rouges disgracieux, différentes solutions peuvent être proposées. Ces traitements dépendent du nombre de varicosités, de leur localisation, de leur aspect, de l'état de santé du reste de la circulation...
Les microscléroses (ou sclérothérapies) sont très souvent pratiquées (plus d'un million par an, en France). Le médecin injecte dans les vaisseaux malades un produit qui va les scléroser, les fibroser.
Autre nouveauté : la sclérose réalisée avec de la mousse. Elle permettrait des résultats de meilleure qualité et de réduire le volume d'injection du produit sclérosant.
Autre technique : le laser. II a commencé à être utilisé pour les jambes il y a une dizaine d'années. Alors que l'on attendait beaucoup de ce traitement, il s'est révélé assez décevant pour les varicosités situées sur les jambes. Jusqu'à présent, il s'avèrerait surtout efficace quand elles sont d'aspect rouge (ce qui représente 15 à 20 % des varicosités).
En pratique, le laser n’est jamais utilisé seul, mais en association avec une sclérothérapie. Cependant de nouveaux lasers permettent de traiter efficacement des varicosités violettes.
Il ne faut pas traiter d'emblée au laser seul. Mieux vaut commencer par une sclérothérapie si elle est indiquée. Puis, s'il reste des lésions ou si elles réagissent mal à la sclérose, on peut envisager le laser. Quel que soit le traitement utilisé, il est impossible de garantir la disparition définitive des varicosités. L'insuffisance veineuse étant une maladie chronique évolutive, d'autres varicosités peuvent apparaître avec le temps.
À savoir :
- La sclérothérapie est plus efficace sur les varicosités d'aspect bleu que sur celles d'aspect rouge.
- Après une séance de sclérothérapie, les varicosités ne disparaissent pas immédiatement. Il faut attendre entre 30 et 90 jours les effets du traitement.
- Les complications d'une sclérose allergie, pigmentation sont rares marron à l'endroit de la varicosité traitée, petite escarre longue à cicatriser en raison de la diffusion de produit hors de la veine (exceptionnel), éruption de nombreuses varicosités en raison d’une hyperpression du sang veineux (souvent prévisible et donc évitable par une bonne exploration préalable).
À éviter :
- Entreprendre une sclérothérapie juste avant vos vacances d'été. Prévoyez le traitement au moins deux à trois mois plus tôt.
- Vous faire traiter alors que vous avez un désir de grossesse. Les problèmes veineux risquent de s'aggraver durant cette période, et il faudra sans doute recommencer un traitement après !
Les varices : sclérose ou chirurgie ?
Un bilan complet (avec échodoppler) permet d'établir une véritable cartographie des veines savoir celles qui sont malades et celles qui ne le sont pas, celles où existe un reflux sanguin. En fonction de ces examens, différentes solutions existent :
- La sclérose : elle est indiquée pour les varices de petit calibre. Ce traitement peut être guidé par un échodoppler (échosclérose) pour traiter les veines qui ne se voient pas (situées en profondeur) ou dans des zones "difficiles" comme la partie arrière du genou.
- La phlébectomie : on effectue une anesthésie locale le long de la varice puis une minuscule incision pour extraire à l'aide d'un crochet la varice et ligaturer les veines. Cette opération peut s'effectuer au même moment sur plusieurs varices.
- Le stripping (ou éveinage) : il est réalisé sous anesthésie générale ou parfois péridurale. D'autres fois, sous une anesthésie plus légère ("anesthésie tumessante"). L'opération consiste à ôter une assez longue portion de veine. Deux petites incisions sont effectuées à chaque extrémité de la veine. L'une de ces incisions peut se faire au pli de l'aine (pour atteindre le haut de la veine saphène interne) ou derrière le genou (pour la saphène externe). Ensuite, une fine sonde à l'embout dilaté est passée à l'intérieur de la veine malade Celle-ci est enlevée grâce à cet embout quand le chirurgien retire la sonde. Il existe des variantes à cette technique. Une sonde introduite dans la veine délivre du froid à son extrémité (cryoéveinage). Une sonde peut, au contraire, délivrer de la chaleur à l'intérieur de la veine malade qui alors se rétracte (dans ce cas, la veine reste en place), etc.
Parmi les techniques qui font actuellement leur apparition en France : une sonde avec, à son extrémité, un émetteur de rayonnements laser. Une "brûlure" est délivrée à l'intérieur de la veine tout au long de son trajet.
- Avantage : le patient n'est pas hospitalisé.
- Inconvénient : on manque encore de recul sur cette nouvelle technique.
Autre nouveauté : l’injection de "mousse" à l'intérieur de la veine malade.
- Avantage : la technique est rapide, indolore, sans hospitalisation.
- Inconvénient : on manque de recul, en particulier sur le risque de récidive.
Après ces traitements chirurgicaux, il faudra porter des bas de contention de classe 2 durant au moins un mois. Parfois, plusieurs traitements sont associés, comme stripping + phlébectomie, ou stripping + sclérose...
À savoir :
- Si des varices surviennent durant la grossesse, trois mois après l'accouchement certaines devraient disparaître.
- La sclérothérapie, l'éveinage et la phlébectomie sont des traitements remboursés par l'assurance maladie.
- L'éveinage est effectué par un chirurgien vasculaire ou par un médecin vasculaire (angiologue) qui aura été formé dans ce but.
- La phlébectomie peut être effectuée par un chirurgien vasculaire, ou un médecin angiologue ou un phlébologue qui connaît bien cette technique.
- Après une opération (éveinage), des varices risquent de réapparaître dans 5 à 40 % des cas.
À éviter :
- Engager un traitement des varices en été, en raison des fortes chaleurs.
- Se faire traiter les varices (sauf si elles sont très importantes) entre deux grossesses. Car d'autres peuvent apparaître quand vous serez de nouveau enceinte.
Prévenir la phlébite en voyage
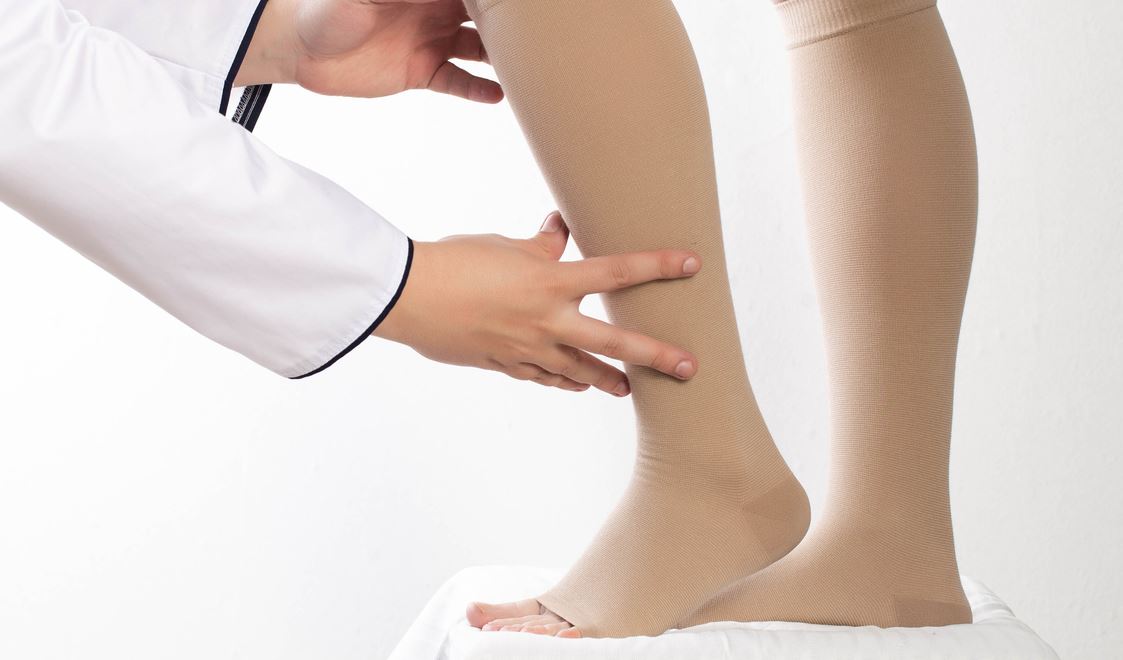
Le premier cas de phlébite faisant suite à un long voyage en avion a été décrit en 1954. Pourtant, cela ne veut pas dire que ce type d'accident n'avait jamais eu lieu auparavant.
Les phlébites après un voyage sont aujourd'hui beaucoup plus connues et plus fréquentes (le nombre de voyageurs augmentant). Les longs trajets en avion (supérieurs à 6 heures) ne sont pas les seuls voyages à risque : les longs déplacements en autocar ou même en voiture (sans arrêt) peuvent être tout aussi néfastes.
Le risque majeur d'une phlébite est la survenue d'une embolie pulmonaire. Un caillot, qui s'est formé dans la veine d'une jambe, est emporté dans la circulation générale et va obstruer un vaisseau des poumons. Cet accident vasculaire peut être très grave : au pire provoquer le décès.
Une phlébite peut survenir juste à l'arrivée, mais aussi deux, trois, ou même quatre semaines après la fin du voyage. Une étude a montré qu'un tiers des patients hospitalisés pour phlébite avaient effectué un déplacement dans le mois qui précédait cet accident vasculaire.
Si vous avez déjà été victime d'une phlébite ou si vous souffrez d'une anomalie de la coagulation sanguine, consultez votre médecin avant de voyager. II vous prescrira peut-être de Paspirine ou de Phéparine. Une heure avant le départ, le patient effectue une petite piqûre dans le ventre (héparine à bas poids moléculaire). Une autre injection sera prévue pour le retour. En dehors de ce cas particulier, les moyens de prévention sont simples.
À savoir :
- Pour un voyage supérieur à six heures, portez un moyen de contention élastique. Des bas ou des chaussettes de classe 2 suffisent. Ce conseil s'adresse à tout le monde, mais particulièrement aux personnes à risque : avec des varices, femmes enceintes, sujets obèses, etc.
- Tâchez de marcher quand vous le pouvez. Dans l'allée de l’avion ou, si vous êtes en autocar, chaque fois qu'il s'arrête pour une petite pause.
- Buvez suffisamment d'eau durant le voyage : un litre pour six heures d'avion.
À éviter :
- Boire de l'alcool.
- Prendre un somnifère.
- Voyager les jambes croisées ou repliées.
Liste des 30 médicaments contre les jambes lourdes et insuffisance veineuse
Vasculoprotecteurs et veinotoniques
- ANTISTAX
- CLIMAXOL
- CYCLO 3 FORT
- DAFLON
- DICYNONE
- DIFRAREL 100
- DIOSMINE ARROW
- DIOSMINE BIOGARAN CONSEIL
- DIOSMINE EG LABO CONSEIL
- DIOSMINE SANDOZ CONSEIL
- DIOSMINE VIATRIS CONSEIL
- DIOSMINE ZYDUS
- DIOVENOR
- DOXIUM
- ENDOTÉLON
- ESBERIVEN
- ETIOVEN
- EUDION
- FLAVONOIDES VIATRIS CONSEIL
- FLAVONOIDES ZENTIVA CONSEIL
- GINKOR FORT
- HIPPOVENO
- HISTO-FLUINE P
- JOUVENCE DE L'ABBÉ SOURY
- L 28
- MÉDIVEINE
- RHÉOFLUX
- VEINAMITOL
- VÉLITEN
- VENACLAR
À lire aussi :